VIDEO del Dr. Roberto Gorla
LA SPONDILITE ANCHILOSANTE
DR MATTEO FILIPPINI
La spondilite anchilosante è una malattia infiammatoria cronica che colpisce l’intera colonna vertebrale e, talvolta, anche le articolazioni periferiche (per esempio piedi, ginocchia, caviglie) ed i tendini. Più raro l’impegno extra-articolare (oculare, cutaneo, gastro-intestinale). Il termine attualmente utilizzato per definire questa malattia è quello di “spondiloartrite assiale” o di “spondiloartrite a prevalente interessamento assiale”.
L’infiammazione delle vertebre (“spondilite”), che costituiscono la colonna vertebrale, comporta dolore e limitazione funzionale, che tipicamente peggiora a riposo e migliora durante l’esercizio fisico (non è il classico mal di schiena!). In questa fase iniziale la radiografia della colonna vertebrale e del bacino non evidenzia alcuna anomalia; solo lo studio in risonanza magnetica consente di identificare la presenza di infiammazione articolare (spondiloartrite assiale non radiografica). Se la malattia non viene trattata adeguatamente, tendono a formarsi nel corso degli anni dei veri e propri ponti ossei che limitano irreversibilmente il movimento articolare (“anchilosante”). In questa fase le vertebre sono saldate l’una all’altra e la colonna vertebrale assume nella sua evoluzione finale la conformazione di una “canna di bamboo” (vedi figura 1). In questo caso si parla di spondiloartrite assiale radiografica, in quanto la patologia è chiaramente evidenziabile eseguendo una comune radiografia della colonna vertebrale.
Figura 1
Nella Spondilite anchilosante si assiste ad una progressiva fusione dei corpi vertebrali.
La genetica
La spondilite anchilosante esordisce solitamente in giovane età (solitamente intorno ai 20-30 anni), colpisce soprattutto i soggetti di sesso maschile e tende ad avere una evoluzione molto lenta (sono necessari quasi 10 anni dall’esordio dei sintomi prima di osservare i primi e caratteristici ponti ossei tra le vertebre). Non è una patologia frequente ma nemmeno rara (ne è affetta circa lo 0,1% della popolazione). Come per tutte le patologie autoimmuni anche in questo caso si tratta di una malattia “multifattoriale”, ossia esordisce a causa di una combinazione di fattori genetici (HLA-B27 ed altri) ed ambientali (infezioni comuni, agenti inquinanti etc). Nonostante un soggetto con un parente affetto da spondilite anchilosante abbia una maggior probabilità di sviluppare la stessa malattia, il rischio rimane relativamente basso (non è una malattia ereditaria!).
Sintomatologia Articolare
Nella spondilite anchilosante, come sopra esposto, si assiste all’infiammazione delle vertebre, comportando una sintomatologia dolorosa invalidante, soprattutto a riposo. Nonostante il dolore avvertito all’ultima parte della schiena (= lombalgia) rappresenti un’esperienza assolutamente comune, la sintomatologia del paziente affetto da spondilite anchilosante è assolutamente peculiare.
Infatti tutti i pazienti affetti dalla patologia riferiscono un mal di schiena che è esordito prima dei 45 anni di età e che è presente quotidianamente da almeno 3 mesi, con decorso ingravescente e senza che vi sia una risoluzione spontanea del dolore (in assenza di terapia farmacologica il dolore è presente tutti i giorni).
Inoltre la maggior parte dei pazienti con spondilite anchilosante manifesta sintomi infiammatori (vedi tabella 1).
Tabella 1
Caratteristiche cliniche della lombalgia nella Spondilite Anchilosante.
| Mal di schiena nella spondilite (infiammatorio) |
Mal di schiena comune (meccanico) |
| La lombalgia ha un esordio insidioso (non si ricorda il giorno esatto di esordio dei sintomi) |
Spesso esordisce acutamente (si ricorda il giorno esatto) |
| Il dolore lombare tende ad accentuarsi a riposo e durante la notte (il mal di schiena costringe al risveglio durante la II metà della notte) |
migliora con il riposo |
| La lombalgia migliora con il movimento e con l’attività fisica |
peggiora con lo sforzo fisico |
| Al risveglio ci si sente rigidi ed impacciati; dopo almeno 1/2 ora la sintomatologia tende a migliorare |
La rigidità mattutina non è significativa |
| L’utilizzo degli anti-infiammatori (FANS) comporta il marcato miglioramento del dolore entro 48 ore |
L’utilizzo degli anti-infiammatori (FANS) puo’ essere efficace, ma richiede una durata di trattamento >48 ore |
Il mal di schiena tipico
La lombalgia è spesso il primo sintomo del paziente affetto da spondilite anchilosante. Nelle fasi più avanzate il processo infiammatorio può risalire lungo la colonna vertebrale ed interessare anche la regione dorsale e cervicale, con tendenza nelle fasi più avanzate alla anchilosi vertebrale, ossia la formazione di ponti ossei che saldano i due capi articolari. In questo caso si assiste ad una compromissione della normale curvatura della colonna vertebrale con tendenza alla gibbosità. Questa conformazione, frequentemente osservata negli anziani, deve immediatamente portare il medico al sospetto diagnostico di spondilite anchilosante qualora dovesse essere riscontrata in giovane età (vedi figura 2).
A destra l’atteggiamento di un soggetto affetto da Spondilite Anchilosante.
La difficoltà al movimento
È chiaro che in tali condizioni il paziente può avere difficoltà nello svolgimento di molteplici attività della vita quotidiana, come guidare l’autovettura o restare seduto a lungo. Oltre alla lombalgia, il paziente affetto da spondilite anchilosante frequentemente presenta una sintomatologia simile alla sciatalgia, ossia dolore, formicolio e talvolta sensazione di bruciore a carico delle natiche e della superficie posteriore delle cosce. A differenza della classica sciatalgia in questo caso il dolore si ferma al ginocchio, senza interessare tutto l’arto inferiore, e tende ad interessare in modo alternante le due cosce (sciatica mozza alternate). Questa sintomatologia, del tutto peculiare, riflette l’infiammazione di una particolare articolazione, con la quale il bacino si articola con la colonna vertebrale (articolazione sacro-iliaca; vedi figura 3).
La sacroileite
Figura 3
Nella Spondilite Anchilosante si assiste ad un impegno delle articolazioni sacro-ilia- che (punti verdi); spesso anche la sinfisi pubica risulta coinvolta (punto rosso).
Anche queste articolazioni dopo anni di patologia non adeguatamente trattata, tendono a subire l’anchilosi. In questo caso non si osservano particolari alterazioni conformazionali (come nel caso della colonna vertebrale), tuttavia la perdita di tale articolazione può, per esempio, rendere difficoltoso l’espletamento di un parto naturale (in questo caso è talvolta necessario optare per il taglio cesareo).
Meno frequentemente il bacino può essere sede di un processo infiammatorio in altre sedi, quali la sinfisi pubica (anteriormente) e le creste iliache (lateralmente). In questo caso la sintomatologia dolorosa sarà localizzata, senza particolari irradiazioni.
L’infiammazione delle articolazioni periferiche
Quasi la metà dei pazienti affetti da spondilite anchilosante presenta anche un impegno delle articolazioni periferiche. In particolare possono essere coinvolte le articolazioni degli arti inferiori, come anche, ginocchia e caviglie; più raramente quelle degli arti superiori (in particolare gomiti e polsi). In questo caso le articolazioni sono dolenti, calde, tumefatte; frequentemente si assiste ad una significativa impotenza funzionale. A differenza di quanto osservato in altre patologie come l’artrite reumatoide, qui l’impegno articolare è tipicamente asimmetrico (lato destro presenta un interessamento articolare diverso da quello sinistro) e risparmia solitamente le piccole articolazioni di mani e piedi.
I piedi possono essere coinvolti con un dolore a carico del calcagno e/o della regione plantare; non si tratta di un processo articolare ma tendineo (tendine d’Achille, fascia plantare; vedi figura 4).
Figura 4 Il piede è frequentemente interessato in corso di Spondilite Anchilosante; sia la zona plantare che il tendine d’Achille possono essere bersaglio di un processo infiammatorio cronico.
Più raramente possono essere interessati altri tendini, nella loro inserzione all’osso, come quelli del gomito (epicondilite) o del ginocchio (entesite quadricipitale, rotulea).
Sintomatologia extra-articolare
La spondilite anchilosante è dunque una patologia prevalentemente articolare e tendinea. Tuttavia in alcuni casi può interessare anche altri organi.
L’impegno oculare si osserva in circa il 25% dei pazienti affetti da spondilite anchilosante. In questo caso si assiste ad una infiammazione della porzione più anteriore dell’occhio, con dolore, arrossamento oculare e ipersensibilità alla luce (uveite anteriore). Entrambi gli occhi possono essere coinvolti ma raramente contemporaneamente. Un adeguato e tempestivo trattamento permette la guarigione senza particolari sequele.
In casi rari, il processo infiammatorio della spondilite anchilosante può danneggiare la valvola aortica cardiaca, comportando un difetto durante la fase di chiusura (insufficienza aortica). Molto raramente tale interessamento assume una rilevanza clinica. Altrettanto rari i casi di interferenza con il ritmo cardiaco.
Nelle fasi più avanzate di una patologia non adeguatamente trattata si può assistere ad una ridotta resistenza fisica anche per sforzi non eccessivi. In questo caso l’affanno potrebbe essere giustificato da un impegno delle articolazioni della gabbia toracica e dei muscoli intercostali (talvolta con dolore localizzato) o, più raramente, da una cicatrizzazione polmonare (fibrosi polmonare). Entrambe queste condizioni possono limitare l’espansione toracica.
Diagnosi e decorso
La diagnosi di spondilite anchilosante viene generalmente effettuata sulla base del quadro clinico (visita medica specialistica), degli esami di laboratorio e degli esami strumentali. Il reumatologo ha il compito di identificare, con la visita, i pazienti con elevata probabilità di essere affetti dalla patologia, e richiedere gli esami di laboratorio e strumentali utili per confermare la diagnosi. Non ha senso richiedere tali esami prima che il paziente sia stato accuratamente valutato.
Esami strumentali
Per quanto riguarda gli esami di laboratorio, questi sono utili sia per verificare la presenza di infiammazione sistemica (alcuni indici come VES e PCR possono risultare alterati), sia per escludere altre patologie (la spondilite anchilosante viene definita “sieronegativa”, in quanto i comuni esami immunologici risultano solitamente nella norma) e sia per definire l’idoneità del paziente a taluni trattamenti farmacologici.
Gli esami strumentali sono di grande ausilio sia per la diagnosi che per il monitoraggio della patologia nel corso degli anni. Storicamente si richiedeva la radiografia (Rx) del bacino e della schiena; oggi, accanto a questa insostituibile metodica, risulta molto utile, in taluni pazienti, la risonanza magnetica nucleare (RM). Questa indagine permette di effettuare la diagnosi di malattia in una fase molto precoce (“spondilite non-radiografica”), quando lo studio radiografico standard non evidenzia ancora segni caratteristici della spondilite anchilosante.
Altre metodiche, come la TAC o la scintigrafia ossea, sono riservate solo a casi eccezionali. L’ecografia viene oggi molto utilizzata per lo studio delle articolazioni e dei tendini periferici, fornendo utili informazioni strutturali e funzionali (permette di stimare l’entità dell’infiammazione). Viceversa l’ecografia è poco utile per lo studio delle articolazioni della schiena e del bacino.
Trattamento
Ad oggi non esiste una terapia per curare definitivamente la spondilite anchilosante. Tuttavia vi sono ottimi farmaci in grado di arrestare la patologia e controllarne i sintomi.
Gli obiettivi prioritari nella gestione terapeutica della malattia sono l’attenuazione del dolore e della rigidità, al fine di ripristinare e mantenere una corretta postura e un’adeguata mobilità articolare.
La terapia farmacologica è fondamentale, poiché spegnere l’infiammazione permette di ridurre il dolore e la rigidità; in tal modo il paziente può adottare posture corrette ed effettuare quotidianamente esercizi di stiramento e di rinforzo muscolare. La terapia farmacologica si avvale dell’ausilio dei FANS (anti-infiammatori non steroidei) e, sempre più, di farmaci biotecnologici, attivi contro una particolare proteina infiammatoria (TNF, IL17) o terapie avanzate da assumere per bocca (JAk inibitori). Nel caso di un interessamento delle articolazioni periferiche o tendineo è indicato l’impiego di cortisonici a basso dosaggio per via sistemica o mediante infiltrazioni e l’utilizzo di farmaci anti-reumatici tradizionali (methotrexate, sulfasalazina, leflunomide). Questi farmaci sono utilizzati anche per il trattamento dell’artrite reumatoide e psoriasica (vedi i rispettivi capitoli per una trattazione farmacologica completa).
Inoltre, altre abitudini di vita possono influenzare positivamente lo stato di salute, come una dieta equilibrata, un sonno ristoratore, una regolare attività fisica aerobica ed il supporto psicologico da parte della famiglia e degli amici.
Importanza dell’attività fisica
L’attività fisica mirata è parte integrante nella gestione di ogni programma terapeutico nella spondilite anchilosante. Se svolto quotidianamente aiuta a mantenere una postura corretta, contribuisce a migliorare l’escursione articolare e svolge un’azione antalgica.
È tuttavia importante farsi guidare, soprattutto all’inizio, dal fisiatra e fisioterapista al fine di ottenere il massimo beneficio. Si descrivono di seguito alcuni esempi esemplificativi.
Riscaldamento
Marciare velocemente sul posto per un minuto staccando il più possibile i piedi dal suolo e contemporaneamente portare in alto le braccia estese per 20 secondi, poi in avanti per altri 20 secondi ed infine di lato per ulteriori 20 secondi.
Esercizi di stretching
- Posizionarsi a quattro zampe. Tenere i gomiti diritti, mantenere la testa tra le spalle ed inarcare la schiena il più possibile
- Alzare la testa ed incurvare la schiena il più possibile.
- Mantenendo la testa alzata, portare il braccio destro in avanti e la gamba sinistra indietro. Tenere per 5 secondi. Ritornare a quattro zampe e cambiare braccio e gamba.
- Posizionarsi di fronte ad una sedia, con il sedile morbido. Appoggiare il tallone destro sul sedile, tenendo il ginocchio diritto piegarsi il più possibile cercando di andare a toccare con entrambe le mani le dita del piede. Tenere per 6 secondi e poi riposare.
- Ripetere 2 volte, cercando di allungarsi sempre di più ogni volta. Rilassarsi dopo ogni allungamento e ripetere con la gamba controlaterale. L’esercizio si può eseguire anche da seduto appoggiando il tallone su uno sgabello.



 L’
L’




















 turgore dell’arteria temporale
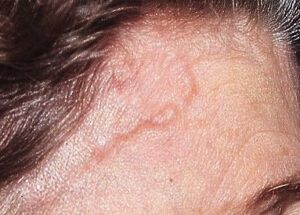
turgore dell’arteria temporale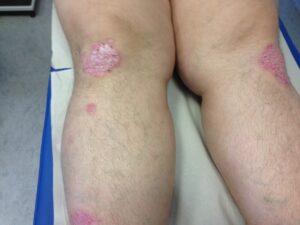 psoriasi
psoriasi
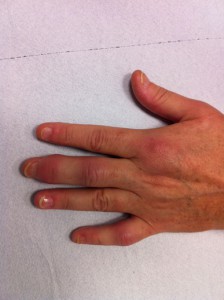
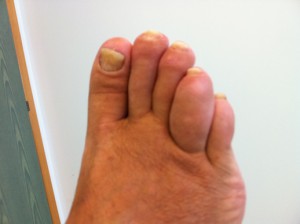 dattilite
dattilite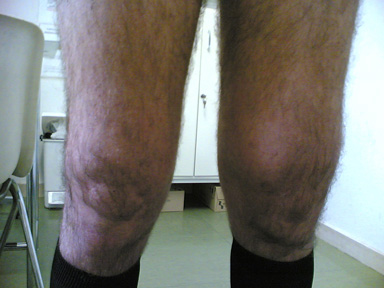 artrite di ginocchio
artrite di ginocchio